Siti Internazionali
Se hai scelto di non accettare i cookie di profilazione e tracciamento, puoi aderire all’abbonamento "Consentless" a un costo molto accessibile, oppure scegliere un altro abbonamento per accedere ad ANSA.it.
Ti invitiamo a leggere le Condizioni Generali di Servizio, la Cookie Policy e l'Informativa Privacy.
In evidenza
In evidenza
Temi caldi
Pnrr: tre incognite sulla riforma della sanità territoriale
Responsabilità editoriale di ASviS
Sempre più stretti i tempi per realizzare le “reti di prossimità", risorse e personale insufficienti, il nodo della medicina generale. La relazione dell’Ufficio parlamentare di bilancio fa luce sui rischi che corre l’Italia.
Responsabilità editoriale di ASviS
Sono state rispettate le prime tappe del percorso verso la nuova organizzazione dei servizi sanitari nel territorio prevista dalla missione 6 dedicata alla salute del Piano nazionale di ripresa e resilienza (Pnrr). Lo rileva il focus realizzato dall’Ufficio parlamentare di bilancio dal titolo “L'assistenza sanitaria territoriale: una sfida per il Servizio sanitario nazionale”, pubblicato il 13 marzo. Nello specifico parliamo della prima componente della missione denominata “Reti di prossimità, strutture e telemedicina per l’assistenza sanitaria territoriale e rete nazionale della salute, ambiente e clima” di cui il focus evidenzia le principali criticità. In questo ambito è prevista la riforma del Servizio sanitario nazionale (Ssn) nel territorio per cui il Pnrr ha stanziato sette miliardi di euro.
Con la riforma l’Italia intende superare i divari regionali nell’erogazione dei servizi, ridurre i lunghi tempi di attesa per esami e visite e migliorare l’integrazione tra servizi ospedalieri, territoriali e sociali, necessaria per alleggerire il carico degli ospedali di quegli interventi che possono essere svolti altrove. Inoltre la riforma introduce il Sistema di prevenzione in ambito sanitario, ambientale e climatico a cui andranno 500 milioni di euro di finanziamenti previsti dal Fondo complementare (Foc).
I passi compiuti. Come riferito dal focus, le regioni e le province autonome hanno già ricevuto 5,9 miliardi di euro dei 6,675 miliardi previsti, di cui il 42,8% è andato al Mezzogiorno; la procedura di attuazione della riforma si è conclusa il 22 giugno 2022 con la pubblicazione del Regolamento che definisce i modelli e gli standard per lo sviluppo della rete di strutture e servizi nel territorio (DM 77/2022); sono stati individuati gli interventi delle regioni e pubblicati molti bandi per la realizzazione degli investimenti.
LEGGI ANCHE - PER TUTELARE LA SALUTE MENTALE DEI GIOVANI BISOGNA COINVOLGERE TUTTA LA COMUNITÀ
Ora non resta che portare avanti e concludere entro il 2026, quindi in tempi stretti, la realizzazione della rete di strutture e servizi prevista in ogni regione. Com’è noto, la rete si sviluppa su tre livelli:
- Casa della comunità. Elemento centrale della nuova organizzazione e punto di riferimento della popolazione, l’obiettivo è realizzarne almeno 1350. Accoglie un team multidisciplinare composto, principalmente, da medici di medicina generale e specialisti, pediatri, infermieri di comunità, assistenti sociali. È dotata di un’infrastruttura informatica, punto prelievi, strumentazione polispecialistica per garantire la promozione, la prevenzione della salute e la presa in carico delle persone.
- Assistenza domiciliare. In questo ambito è previsto sia il rafforzamento, portando fino a 1,5 milioni il numero di persone assistite con oltre 65 anni di età, sia la riorganizzazione che implica l’attivazione di 600 Centrali operative territoriali (Cot) che avranno la funzione di coordinare i servizi domiciliari con gli altri servizi sanitari, soprattutto attraverso la telemedicina.
- Ospedale di comunità. Sono previste 400 strutture per il ricovero di breve durata (15-20 giorni), dotate fino a un massimo di 40 posti letto, la cui gestione è affidata prevalentemente al personale infermieristico. Nascono per assistere i pazienti che necessitano di interventi sanitari meno complessi, al fine di ridurre gli accessi impropri al Pronto soccorso o ad altre strutture di ricovero ospedaliero e il ricorso ad altre prestazioni specialistiche.
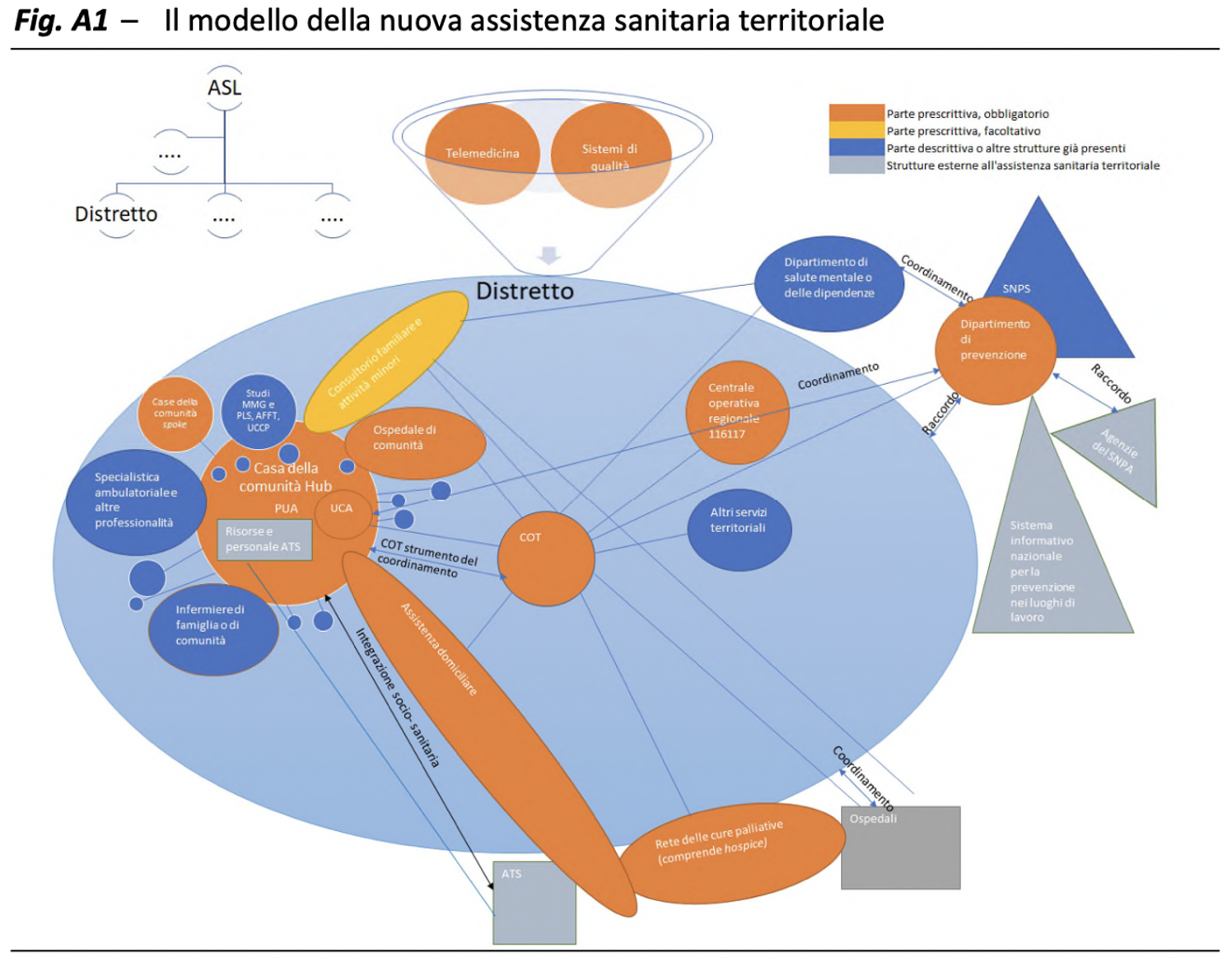
Fonte: Focus Ufficio parlamentare di bilancio
C’è da dire che l’organizzazione prevista dal Pnrr non è del tutto nuova. Nel nostro Paese, fa notare l’analisi, sono già presenti le Case della salute e le associazioni tra medici di medicina generale o multiprofessionali che, tuttavia, non sono diventate un vero punto di riferimento per la comunità. Molte regioni sono prive di strutture sul territorio e l’assistenza domiciliare è rimasta limitata e differenziata per numero di persone assistite e varietà di interventi. Pertanto il Pnrr rappresenta un’importante occasione, ma per coglierla pienamente, avverte il focus, è necessario affrontare ulteriori criticità assieme ai tempi sempre più stretti. Di seguito i punti salienti.
Risorse finanziarie e umane inadeguate
Dall’analisi emerge la preoccupazione delle regioni sull’entità dei finanziamenti previsti per la gestione delle strutture e del relativo personale una volta che i fondi del Pnrr saranno esauriti. Dal 2026 bisognerà trovare più di un miliardo di euro per portare avanti i servizi di assistenza domiciliare e, a partire dal 2027, 239 milioni di euro per il personale degli Ospedali di comunità. Il Regolamento di attuazione della riforma non prevede nuovi finanziamenti per la sanità; tuttavia il focus riferisce che il governo si è impegnato con le regioni a trovare ulteriori risorse, se necessarie, “compatibilmente con i vincoli di finanza pubblica”. Invece è già ora di fronteggiare le forti difficoltà nel reperire il personale sanitario, in particolare medici di medicina generale e infermieri. Il fenomeno è ormai un’emergenza in Italia, alimentata non solo dalla disponibilità limitata di specifiche figure, ma anche dalla scarsa attrattività del Servizio sanitario nazionale e dai divari retributivi.
LEGGI ANCHE - DALL’OCSE SEI RACCOMANDAZIONI PER PREPARARE I SISTEMI SANITARI ALLE FUTURE CRISI
Partecipazione e formazione dei medici di famiglia
È ancora da definire con precisione come coinvolgerli nella nuova organizzazione, anche in termini di rapporto di lavoro con il Ssn, per assicurare il funzionamento e coordinamento delle strutture e dei servizi. Ad ogni modo, per favorire un efficace inserimento nel nuovo modello di cure, che si basa su un approccio integrato, orientato alla prevenzione nonché su un ampio uso degli strumenti della medicina digitale, è necessario assicurare ai medici di base un’adeguata formazione, così come a ogni categoria che lavorerà nella rete. Il focus evidenzia che la medicina generale è un insegnamento marginale o assente nelle università italiane ed è poco diffusa la specializzazione in Medicina di comunità e cure primarie.
Garantire i nuovi standard nazionali a livello regionale. L’analisi ventila il rischio di un indebolimento della riforma a livello regionale, in particolare negli aspetti che mira a uniformare, in seguito alle modifiche al decreto di approvazione del Regolamento, che hanno meglio definito gli obblighi delle regioni. Queste sono tenute, comunque, ad adeguare l’organizzazione dei servizi sanitari ai nuovi standard e garantire i Livelli essenziali di assistenza (Lea) previsti a livello nazionale. La riforma, nel lasciare ampie porte aperte al ruolo del settore privato, consente alle regioni di coinvolgerlo nelle scelte di attuazione dell’assistenza sul territorio.
Il focus evidenzia inoltre che il Regolamento non approfondisce le modalità di funzionamento dei servizi sociali che dovranno integrarsi nella rete. Non fornisce indicazioni sugli standard per la tutela della salute mentale, un settore con gravi carenze e disomogeneità negli interventi, nonostante la domanda di cure sia aumentata in seguito alla pandemia. Restano ancora da definire le modalità di integrazione tra il “Sistema nazionale prevenzione salute dai rischi ambientali e climatici” e il “Sistema di protezione dell’ambiente” nonché il nuovo ruolo attribuito alla prevenzione “su cui erano attese politiche decise”, si legge nell’analisi, considerati i limiti e le carenze del sistema emersi con la pandemia da Covid-19.
di Antonella Zisa
Responsabilità editoriale di ASviS
Ultima ora












